
Una de las enfermedades de la piel más desagradables es la micosis. Según el grado de daño, se distinguen dos categorías de enfermedades: dermatomicosis y onicomicosis. En el primer caso se afecta la piel y en el segundo, las uñas. Para deshacerse con éxito de los microorganismos dañinos, necesita saber cómo se ven los hongos en los pies y cómo combatirlos.
Tipos principales
Los expertos en el campo de la dermatología identifican varios tipos de hongos en los pies, que se diferencian entre sí por la naturaleza del efecto y el agente causante. En cuanto a los microorganismos patógenos que provocan el desarrollo de enfermedades fúngicas, estos pueden ser:
- mohoso;
- levadura;
- dermatofitos.
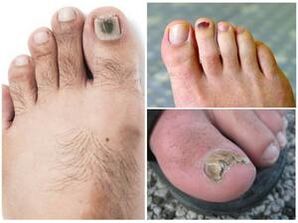
La exposición a estos parásitos conduce al desarrollo de una afección peligrosa llamada rubromicosis, que afecta la piel de los pies. Además, la enfermedad puede variar en sus manifestaciones clínicas y puede ser membranosa, tipo mocasín o vesicular.
El desarrollo del hongo provoca una saturación excesiva de los vasos sanguíneos, sequedad y descamación de la piel. Además, el proceso en sí es lento y sin síntomas significativos. Las primeras sensaciones de picazón o ardor se sienten sólo después de una lesión grave en el pie. Pronto comienza el proceso de deformación de las uñas, dando lugar a ampollas, costras, placas y pústulas.
Si no se toman las medidas necesarias, la magnitud del daño será colosal y el proceso de caminar irá acompañado de dolor. Sabiendo cómo se ven los hongos en los pies y cómo se manifiestan, el paciente puede buscar ayuda de un especialista a tiempo y evitar consecuencias peligrosas.
Cuando se trata de tratamiento terapéutico, es importante conocer los tipos de enfermedad. El método para abordar el problema se determina solo después de un examen completo bajo el microscopio y la elaboración de un cuadro clínico. Se utilizan varios productos exfoliantes para eliminar las erupciones de la piel. Estos incluyen ungüentos y cremas que contienen ácido salicílico. El tratamiento complejo también incluye medicamentos antimicóticos.
Si el grado de daño es demasiado grave, se utilizan compresas y emolientes muy eficaces. El éxito en la lucha contra la enfermedad depende de la responsabilidad del paciente y de su voluntad de iniciar el tratamiento a tiempo.
Métodos de infección
Hay muchas razones y factores que determinan el daño de las uñas por enfermedades fúngicas. En la mayoría de los casos, esto sucede directamente: cuando las placas ungueales entran en contacto con el suelo o la vegetación, personas enfermas o animales. En cuanto a las rutas indirectas, tienen este aspecto:
- Si una persona utiliza objetos y pertenencias personales de un portador de hongos.
- Si una persona entra en contacto con objetos destinados al cuidado de una mascota.
También existen muchos factores predeterminados que aumentan el riesgo de desarrollar micosis. Entre ellas se incluyen las características relacionadas con la edad, ya que los niños pequeños tienen muchas más probabilidades de padecer la enfermedad debido a una piel excesivamente fina y a la falta de funciones protectoras necesarias en el organismo. 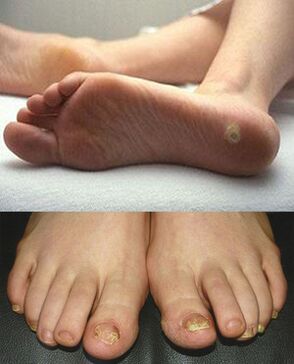
Además, una infección por hongos ataca a un paciente con un estado inmunológico deteriorado. Si el sistema inmunológico está debilitado, no puede combatir tales manifestaciones, lo que conduce a procesos destructivos.
Otros factores incluyen:
- Funcionamiento insuficiente de los sistemas nervioso y endocrino. Debido a esto, los mecanismos de protección se debilitan.
- El desarrollo de enfermedades infecciosas crónicas que afectan negativamente al sistema inmunológico, aumentando la probabilidad de desarrollar hongos.
- Sudoración excesiva de los pies. Esta molestia es una patología congénita o consecuencia del uso de zapatos incómodos.
- Cambios en la composición del sudor. Este proceso crea un caldo de cultivo para los microorganismos fúngicos, lo que conduce a su activación.
Síntomas de rubrofitosis.
Un parásito llamado Tr. Mentagrophytesvar es el principal agente causante de la peligrosa enfermedad fúngica rubrofitosis. Debido a su pequeño tamaño, se deposita instantáneamente en el estrato córneo o en las capas granulares de la piel, provocando el desarrollo de alergias y otros procesos desagradables. En la mayoría de los casos, la actividad vital del parásito va acompañada de las siguientes reacciones:
- Hinchazón con una costra densa.
- La aparición de pústulas e hinchazón.
- Corrosión cutánea grave.
- La aparición de escamas y costras en la piel, que provocan dolor.
- Procesos de coloración amarillenta y deformación de las placas ungueales.
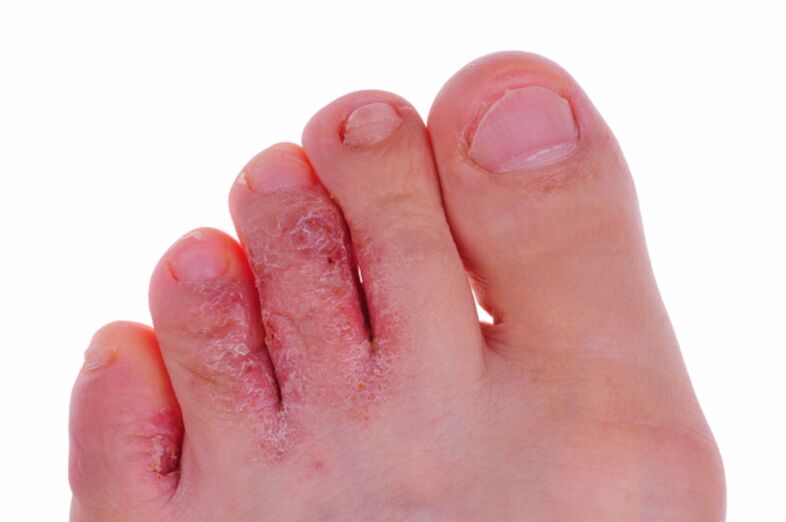
Además, no se puede descartar un picor intenso y la aparición de dolor al caminar. Durante el examen clínico, el especialista dibuja una imagen general y describe los síntomas mientras examina el raspador.
Si la enfermedad progresa rápidamente y empeora, se le puede recetar al paciente 0, 25% de nitrato de plata, 1% de resorcinol y 10% de calcio. Los antihistamínicos se utilizan para combatir las manifestaciones alérgicas. En casos severos, los medicamentos antimicóticos altamente efectivos combaten los síntomas de la rubrofitosis.
Candidiasis del pie
La candidiasis del pie es rara. El agente causante de la enfermedad son los hongos peligrosos del género Candida, que existen pacíficamente en cualquier organismo, pero que son condicionalmente peligrosos y no representan una gran amenaza. Pero si la cantidad de microorganismos comienza a aumentar, esto provoca molestias y graves consecuencias para la salud. A esto contribuyen otros factores, como el deterioro del sistema inmunológico, la hipotermia frecuente, situaciones estresantes y un estilo de vida poco saludable. En cuanto a los factores externos, estos incluyen:
- La exposición prolongada al agua provoca una separación masiva de las capas de piel entre sí.
- Accidentes en el hogar o en el trabajo.
- Usar zapatos de talla o material incorrecto.
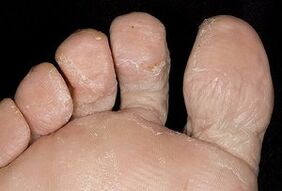
Manifestaciones de onicomicosis.
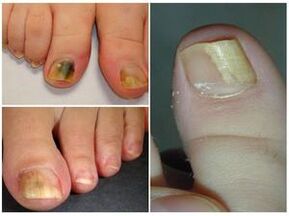
Al intentar descubrir cómo se ven los hongos en los dedos de los pies, es necesario conocer otro tipo peligroso de patología: la onicomicosis. Su desarrollo se acompaña de infección por hongos en las uñas después de procedimientos con agua en piscinas, duchas y saunas comunes. En términos de prevalencia, la enfermedad no es inferior a la micosis, ya que las escamas con parásitos peligrosos se separan rápidamente de las placas ungueales y luego se encuentran en superficies de tela, bancos o alfombras. Si hay mucha humedad en el ambiente, el parásito no solo se encuentra en condiciones cómodas, sino que también comienza a trabajar en la reproducción de la colonia.
En las primeras etapas, el patógeno afecta la piel de los pies y provoca una sensación de picazón. Como resultado, el paciente quiere rascarse el pie, pero esto sólo agrava el problema. Pronto la piel se cubre de pequeñas grietas y rasguños, y los patógenos comienzan a asentarse debajo de la uña y se multiplican activamente.
La probabilidad de encontrar patología aumenta muchas veces con lesiones en las uñas, circulación sanguínea desequilibrada y la presencia de enfermedades complejas, como diabetes y enfermedades de transmisión sexual.
Dependiendo de la forma y el grado de daño, los hongos en las uñas se dividen en tres grupos:
- Normotrófico. A medida que se desarrolla, el color de las uñas se vuelve marrón amarillento. El grosor y la forma de la uña siguen siendo los mismos.
- Hipertrófico. Esto provoca un cambio final de color, pérdida de brillo y deformación de la forma de la uña. Este tipo de onicomicosis provoca dolor y no permite que el paciente se mueva libremente. El problema puede agravarse si se utilizan zapatos incómodos.
- Onicolítico. La patología provoca un cambio en el tono de las uñas, lo que hace que se vuelvan marrones. Además, las placas pierden su resistencia habitual y comienzan a deslaminarse. Aparecen capas deformadas en áreas expuestas del lecho ungueal.
Tratamiento efectivo

Para tratar la enfermedad, el uso de medicamentos antimicóticos locales es prácticamente inútil, lo que se explica por la profunda penetración de microorganismos debajo de las uñas. Antes de comenzar a combatir la patología, es necesario localizar el hongo. Para ello, los especialistas prescriben al paciente fármacos o parches queratolíticos. A veces, el problema se resuelve mecánicamente, cortando las áreas deformadas y muertas de la placa ungueal con una lima o unas pinzas especiales. Al realizar este procedimiento, debe asegurarse de que el instrumento esté limpio.
La forma más eficaz de combatir los hongos en las uñas es el uso combinado de parches y limpieza mecánica de uñas. Como agente queratolítico, puede utilizar un juego que consta de un parche, una lima de uñas y una pomada especial. Al final del procedimiento de extracción de uñas, es necesario utilizar medicamentos antimicóticos sistémicos.
Remedios caseros
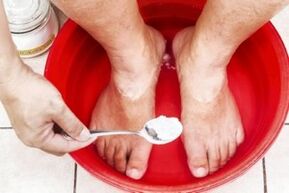
Es muy posible deshacerse de las infecciones por hongos en los pies sin la ayuda de un especialista. Sin embargo, la automedicación debe tratarse con especial responsabilidad, entendiendo que dicho proceso puede requerir mucho tiempo y esfuerzo. También es necesario tener en cuenta que los diferentes hongos reaccionan a su manera a la acción de cualquier medicamento o remedio popular. La medicina casera, si se usa incorrectamente, sólo puede empeorar el problema al ayudar a detectar parásitos.
Para evitar tal desarrollo de eventos y destruir con éxito la colonia de hongos, es necesario combinar una limpieza adecuada de la piel con la limpieza del cuerpo de microorganismos patógenos y una restauración integral de la capa epidérmica. Para estos fines, es recomendable utilizar baños y limpiarse diariamente los pies y palmas con antisépticos. Los remedios caseros más eficaces para los baños son:
- ácido bórico;
- Vinagre de manzana;
- peróxido de hidrógeno.
Para preparar un baño, es necesario tomar 20 gramos de uno de los compuestos anteriores y diluirlo en un litro de agua hervida. Después de eso, los pies se colocan en la solución durante 20 a 40 minutos. Para notar una mejora significativa en el estado de las uñas, basta con realizar estos procedimientos con regularidad durante varias semanas.
Para limpiar la piel del enrojecimiento, picazón y ardor, se recomienda limpiarse los pies diariamente con una mezcla de refresco con sal agregada. Un buen exfoliante antibacteriano y antiinflamatorio puede ser una mezcla de cantidades iguales de minerales y aceites esenciales. Los componentes seleccionados se mezclan y las áreas afectadas se cubren con la mezcla terminada.
El jabón de alquitrán es un serio enemigo de los hongos. Contiene alquitrán de abedul, que durante mucho tiempo se considera una de las sustancias antibacterianas más potentes. Debe aplicarse en las zonas afectadas y lavarse después de 5 minutos. El tratamiento con este jabón dura dos semanas. Al final del procedimiento, la piel se trata con una crema o ungüento de zinc.
Soluciones de hardware
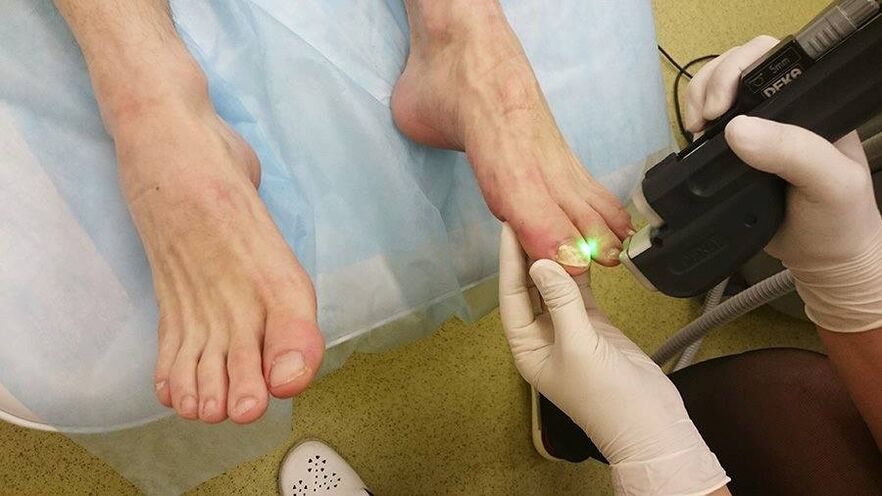
Si el problema de los hongos en las uñas ha empeorado notablemente y cualquier remedio popular u oficial prácticamente no da resultados, puede utilizar una solución innovadora: el tratamiento con hardware. Este método es muy eficaz y puede ser la única salvación en los casos en que otras drogas son impotentes.
Entre las técnicas disponibles, el tratamiento láser con láseres de erbio es la más común. Cauteriza el micelio y permite eliminar los síntomas visibles de los hongos en las uñas. Además, la tecnología permite limpiar la piel alrededor de las uñas, entre los dedos y en los pies, devolviéndole su elasticidad y atractivo anteriores.
Si sigues las reglas básicas del cuidado de la piel para las enfermedades fúngicas de los pies, es muy posible destruir esta peligrosa patología. Es importante no retrasar el tratamiento en el futuro y tomar inmediatamente las medidas adecuadas si aparecen síntomas cuestionables.

















